Ginecomastia: cauze, simptome, diagnosticare și tratament

Ginecomastia este o afecțiune caracterizată prin creșterea țesutului mamar la bărbați, generând niveluri semnificative ale disconfortului fizic și emoțional. Deși este adesea benignă, trebuie înțelese cauzele sale variate, de la dezechilibre hormonale la anumite medicamente sau afecțiuni medicale.
Acest articol își propune să analizeze informațiile de bază despre dezvoltarea ginecomastiei, simptomele specifice, metodele de diagnosticare și opțiunile disponibile de tratament (de la abordări conservatoare la intervenții chirurgicale moderne), pentru a oferi o imagine completă asupra acestei condiții medicale.
Ginecomastia: cauze și factori de risc
Cauza principală a ginecomastiei este un dezechilibru între hormonii sexuali masculini (testosteron) și feminini (estrogen), în favoarea estrogenilor. Când raportul dintre acești hormoni se modifică, poate exista posibilitatea creșterii țesutului mamar. Dezechilibrul hormonal poate fi influențat de o serie de factori:
Cauze fiziologice (normale)
- expunerea la estrogenii materni în timpul sarcinii (la nou-născuți): băieții se pot naște cu o ușoară ginecomastie, ce dispare de obicei în câteva săptămâni după naștere;
- pubertatea: ginecomastia este foarte frecventă la băieții adolescenți, din cauza fluctuațiilor hormonale specifice acestei perioade; în majoritatea cazurilor, dispare de la sine în 6 luni până la 2 ani, fără tratament;
- procesul de îmbătrânire: la bărbații vârstnici (peste 50 de ani), nivelul de testosteron scade, iar procentul de țesut adipos (care poate converti testosteronul în estrogen) crește, favorizând apariția ginecomastiei.
Administrarea anumitor medicamente
- antiandrogeni: utilizați pentru a trata afecțiuni precum hipertrofia benignă de prostată sau cancerul de prostată;
- steroizi anabolizanți și androgeni: folosiți abuziv în culturism și sporturi pentru creșterea masei musculare;
- medicamente pentru tratarea SIDA;
- antidepresive triciclice, anxiolitice;
- antibiotice.
- medicamente pentru ulcer;
- medicamente pentru inimă și tensiunea arterială;
- medicamente chimioterapice.
Unele afecțiuni medicale
- patologiile ce interferează cu producția normală de testosteron: sindromul Klinefelter, leziunile testiculare, oreionul, absența testiculară etc.;
- tumorile: tumori testiculare, tumori suprarenale sau tumori ale glandei pituitare care produc hormoni ce afectează echilibrul hormonal; de asemenea, unele neoplasme pulmonare, renale sau gastrointestinale pot secreta hCG, care poate duce la ginecomastie;
- hipertiroidismul: activitatea excesivă a glandei tiroide;
- insuficiența renală cronică;
- obezitatea: excesul de grăsime corporală, în special în zona pieptului, poate accentua aspectul sânilor măriți și, de asemenea, poate crește activitatea aromatazei, care transformă androgenii în estrogeni, contribuind la ginecomastia glandulară;
- afecțiunile hepatice care afectează metabolismul hormonal: ciroza hepatică, hepatitele cronice;
- insuficiența cardiacă;
- malnutriția și reluarea alimentației la persoanele malnutrite;
- infecția cu HIV.
- leziunile măduvei spinării.
Care sunt semnele și simptomele ginecomastiei?
Principalul simptom al ginecomastiei este creșterea țesutului mamar la bărbați. Aceasta poate afecta:
- un singur sân sau ambii sâni; într-un caz de ginecomastie bilaterală (afectarea ambilor sâni), aspectul poate fi simetric sau asimetric;
- consistența țesutului: țesutul mamar este adesea ferm sau elastic la palpare.
Umflătura este, de obicei, localizată în spatele mamelonului. Dacă se simte o masă în altă poziție, ar putea sugera o altă afecțiune, cum ar fi o tumoră mamară. Sânii pot fi sensibili la atingere sau pot prezenta durere. Senzația de greutate sau disconfort în zona pieptului este, de asemenea, comună.
Alte semne mai puțin frecvente
- secreția mamelonară: necesită evaluare medicală urgentă, deoarece poate fi un semn de cancer mamar (rar la bărbați, dar posibil).
- retracția pielii: o adâncitură sau un rid al pielii la nivelul sânului;
- noduli axilari: umflături la nivelul axilei (subrațului);
- modificări ale pielii de deasupra umflăturii: roșeața sau căldura resimțită local pot indica o infecție (abces mamar), în timp ce modificările de culoare sau textură pot sugera o tumoră.
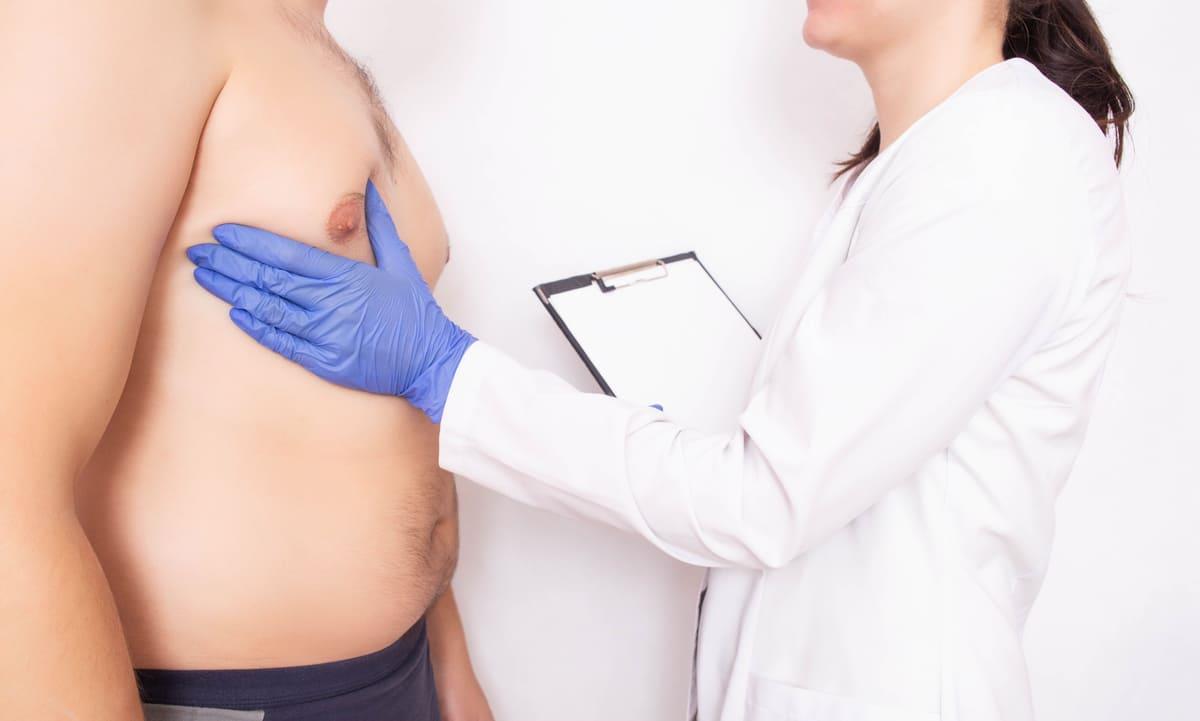
Cum se diagnostichează ginecomastia?
Diagnosticul de ginecomastie are la bază o evaluare complexă, ce începe cu anamneza și examenul fizic. Prin intermediul acestor instrumente de diagnosticare, medicul specialist va încerca să identifice posibilele cauze și să excludă alte afecțiuni.
Anamneza (istoricul medical)
- se vor colecta informații despre momentul apariției ginecomastiei, specificul și evoluția acesteia, prezența altor simptome etc.;
- se va discuta despre istoricul familial de afecțiuni mamare sau hormonale;
- se va investiga utilizarea anumitor medicamente (inclusiv steroizi anabolizanți), suplimente alimentare sau produse pe bază de plante;
- se va evalua istoricul medical general, incluzând boli hepatice, renale, afecțiuni tiroidiene sau tumori.
Examenul fizic
- medicul specialist va examina cu atenție țesutul mamar, palpând fermitatea și dimensiunile și sânilor;
- va analiza diferențele dintre țesutul glandular și țesutul adipos;
- va verifica prezența sensibilității sau durerii;
- va examina mameloanele pentru secreții sau retracții;
- va examina ganglionii limfatici axilari;
- va efectua un examen fizic general pentru a căuta semne ale unei afecțiuni subiacente (ex: semne de hipogonadism, boli hepatice).
Investigații de laborator și teste imagistice
- analize de sânge:
- dozările hormonale: testosteron (total și liber), estradiol (estrogen), LH (hormon luteinizant), FSH (hormon foliculostimulant), prolactină, beta-hCG (gonadotropina corionică umană, care poate fi crescută în cazul anumitor tumori);
- funcția tiroidiană: TSH (hormonul de stimulare tiroidiană), FT4 (tiroxina liberă);
- funcția hepatică și renală: bilirubina, transaminazele, creatinina, ureea; valorile lor indică informații despre sănătatea ficatului și a rinichilor.
- teste de imagistică medicală:
- ecografie mamară: investigație non-invazivă și nedureroasă ce poate diferenția cu precizie țesutul glandular de cel adipos; poate detecta posibila prezență a unor noduli sau leziuni suspecte; este adesea prima investigație imagistică recomandată;
- mamografie (în cazuri selectate): dacă există suspiciuni de cancer mamar (ex: ginecomastie unilaterală, nodul dur, secreție mamelonară sangvinolentă);
- ecografie testiculară: pentru a exclude tumori testiculare, în special dacă nivelurile de LH sau beta-hCG sunt anormale;
- CT / RMN (în cazuri rare): pentru a investiga tumori ale glandelor suprarenale sau hipofizare, dacă celelalte analize indică o astfel de problemă.
- biopsie tisulară (în cazuri foarte rare): poate fi necesară dacă se suspectează malignitatea (cancer de sân).
Opțiuni de tratament pentru ginecomastie
Tratamentul ginecomastiei depinde în mare măsură de cauza subiacentă, vârsta pacientului, gradul de disconfort (fizic și psihologic) și perioada scursă de la afecțiunii.
Monitorizarea evolutiei patologiei (în cazurile fiziologice)
- ginecomastia pubertară: în majoritatea cazurilor de ginecomastie la adolescenți, problema dispare de la sine în 6 luni până la 2 ani de la debut, pe măsură ce echilibrul hormonal se stabilizează; se recomandă monitorizarea și (dacă este necesar) consiliere psihologică;
- ginecomastia la nou-născuți: de asemenea, se rezolvă spontan în câteva săptămâni.
Tratamentul cauzei subiacente
- dacă ginecomastia este cauzată de un medicament, se va discuta cu medicul despre posibilitatea înlocuirii sau întreruperii tratamentului respectiv;
- dacă este rezultatul unei afecțiuni medicale (ex: hipertiroidism, insuficiență renală, ciroză hepatică, tumori), tratarea afecțiunii de bază poate duce la regresia ginecomastiei;
- în cazul pacienților diagnosticați cu obezitate, pierderea în greutate prin dietă și exerciții fizice poate reduce pseudoginecomastia și contribui la ameliorarea ginecomastiei glandulare, prin reducerea activității aromatazei.
Tratament medicamentos (rar și selectiv)
Tratamentul medicamentos poate fi luat în considerare dacă ginecomastia este recentă (sub 1 an), dureroasă sau nu răspunde la tratamentul cauzei subiacente. Trebuie menționat faptul că nu este o linie de tratament eficientă pentru cazurile de ginecomastie fibrozată.
- antiestrogeni: blochează acțiunea estrogenilor la nivelul țesutului mamar; se pot folosi pentru o perioadă limitată (ex: 1-3 luni);
- inhibitori de aromatază: blochează conversia androgenilor în estrogeni; utilizarea lor este mai rară și necesită o evaluare atentă;
- testosteron: poate fi administrat în cazurile de hipogonadism cu deficit de testosteron, sub strictă supraveghere medicală.
Tratament chirurgical (ginecomastectomie)
Chirurgia mamară în cazuile de ginecomastie este opțiunea principală atunci când:
- patologia se manifestă prin simptome severe sau provoacă disconfort psihologic semnificativ;
- nu a răspuns la tratamentul medicamentos sau la abordările conservatoare;
- este prezentă de o perioadă lungă (cronificată), cu țesut glandular fibrozat;
- există suspiciuni de malignitate.
Chirurgii utilizează două tehnici operatorii, adesea combinate:
- liposucția:
- îndepărtarea excesului de țesut adipos (grăsime) din zona mamară; inciziile sunt mici și discrete;
- este ideală pentru cazurile de pseudoginecomastie sau ginecomastie cu o componentă adipoasă predominantă.
- mastectomia subcutanată (excizia glandulară):
- îndepărtarea excesului de țesut glandular mamar;
- esențială în ginecomastia adevărată, unde componenta glandulară este predominantă și fibroasă;
- inciziile sunt, de obicei, mici, în jurul areolei sau în pliul inframamar, devenind aproape insesizabile;
- în cazuri severe, cu exces semnificativ de piele, pot fi necesare incizii mai extinse.
Ginecomastie: recuperarea postoperatorie
- durerea postoperatorie este, de obicei, ușoară și gestionabilă cu analgezice;
- edemul și echimozele (vânătăile) sunt normale și dispar în câteva săptămâni;
- se recomandă evitarea efortului fizic intens, și întreruperea sportului timp de 2-4 săptămâni;
- vesta compresivă ajută la reducerea edemului, la aplatizarea pielii și la obținerea unui contur armonios;
- rezultatele finale devin vizibile după câteva luni, odată cu retragerea completă a edemului și stabilizarea cicatricilor.
Ginecomastia poate fi un indicator al unor condiții medicale subiacente, generând în același timp un nivel semnificativ al disconfortului psihologic. Diagnosticul corect, bazat pe o evaluare medicală completă, este crucial pentru a identifica cauza și a alege cea mai potrivită strategie de tratament.
DISCLAIMER: Articolul de față are un rol pur informativ și nu trebuie să înlocuiască sub nicio formă sfatul avizat al medicului specialist. Dacă te confrunți cu un caz de ginecomastie (creșterea în volum a sânilor la bărbați), programează-te online pentru o consultație de specialitate în cadrul centrului medical Memorial România!
BIBLIOGRAFIE:
https://www.nhs.uk/conditions/gynaecomastia/
https://my.clevelandclinic.org/health/symptoms/16227-enlarged-male-breast-tissue-gynecomastia
https://www.healthline.com/health/gynecomastia
https://www.hopkinsmedicine.org/health/conditions-and-diseases/gynecomastia
Acesta este angajamentul nostru pentru informații medicale de încredere. Ne dedicăm să oferim pacienților informații medicale de cea mai înaltă calitate.
Află primul despre reducerile și ofertele speciale.
Loading...







